温医大眼视光开展眼梗急诊处理专项培训 全力搭建急性眼病救治绿色通道
为进一步规范急性闭角型青光眼、视网膜中央动脉阻塞等急性致盲性眼病的诊疗流程,提升医护人员急症识别与应急处置能力,打通急性眼病救治全流程绿色通道,温州医科大学附属眼视光医院近日组织开展眼梗急诊处理专项培训会议。
“梗”是指循环突然阻塞,因失去供血而导致局部组织坏死,这种症状会突然出现。“眼梗”即在眼部发生的这种“梗”的过程,包括房水阻塞导致的急性闭角型青光眼以及血液阻塞导致的视网膜中央动脉阻塞。换句话来说,急性闭角型青光眼和视网膜中央动脉阻塞是发生在眼部的“中风”。既往调查研究显示,急性原发性闭角型青光眼治疗前致盲率可高达28.6%,视网膜中央动脉阻塞自然病程中,仅17.7%~20.0%的患者能恢复功能性视力,剩余多数进展为盲症。因此,及时的诊断和治疗对于最大限度地减少患者的视力损失至关重要。
梁远波教授率先强调了急性闭角型青光眼与视网膜中央动脉阻塞的诊疗重要性,两类疾病均为高致盲率眼科急症,降低眼部致盲率的核心抓手正是把握黄金救治时间窗,视网膜中央动脉阻塞传统6小时溶栓窗口期内干预效果显著。目前温医大眼视光已与附二医建立溶栓联动机制。他指出,急性青光眼也并非单纯高眼压问题,而是房水循环阻塞引发的眼内代谢物淤积,其循环梗阻的危害远大于眼压升高本身。同时,他介绍了眼睛五大循环体系的核心知识,明确本次培训聚焦视网膜血循环与房水循环两大核心问题,要求医护人员做到快速判断、及时转诊或急诊处理。

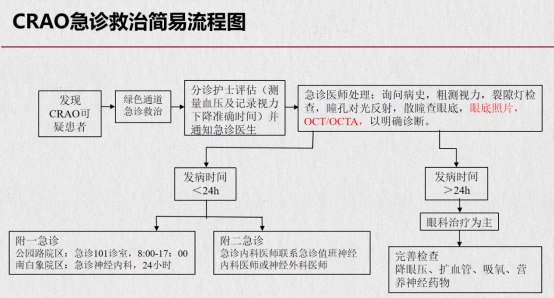
随后,眼底外科潘钦托医生围绕视网膜中央动脉阻塞的诊疗流程展开详细讲解,将“早识别、早确诊、早抢救”作为核心原则。他强调,一线医生首要任务是规避漏诊,尤其是夜间无检查条件时,需依靠临床经验快速判断。白天可借助OCT、OCTA、造影等检查手段,其中OCT是最快速有效的检查方式。针对疾病识别,他明确突发视力下降为核心预警信号,接诊时需先完成瞳孔检查再考虑散瞳,凭借典型眼底表现可以诊断。在应急处置方面,确诊后需第一时间采取眼球按摩、降眼压等安全措施,无禁忌症时可使用硝酸甘油等扩血管药物,必要时进行前房穿刺。关于溶栓治疗,他指出溶栓药物仅对纤维性血栓有效,虽整体有效率偏低,但有效溶栓后患者视力恢复效果显著;同时明确我院与附二医、附一医的溶栓转诊通道,为患者提供多渠道溶栓选择。此外,他强调院内会诊流程的规范性,夜间不确定病情可联系总住院、二线医生逐级会诊,超过24小时则采取综合治疗并转诊眼底科。

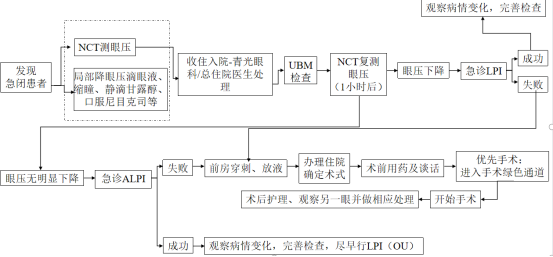
青光眼科解彦茜医生则以急性闭角型青光眼为核心,讲解了疾病诊疗原则与流程优化方案。提出将急性闭角型青光眼归为眼内循环阻塞性疾病,与视网膜中央动脉阻塞同属“眼梗”范畴。她指出,急性闭角型青光眼在亚洲人群中高发,致盲率高,需进一步缩短救治时间窗,提升救治水平。针对当前诊疗流程的问题,她明确无论眼压是否下降,急性青光眼患者经初步药物处理后均需直接收住入院,杜绝因假性眼压下降让患者离院导致病情反复。在急诊处置上,需先给予甘露醇等药物治疗,用药前严格排查心肾功能等禁忌症,从急诊到住院的全程需压缩时间,避免延误病情;同时讲解了疾病鉴别要点,梳理了疾病高发人群、诱发因素等,要求医护人员详细问诊,结合病史与体征综合判断。

培训最后,潘钦托医生与解彦茜医生针对临床实操中的细节问题进行补充说明。针对病情不确定的情况,明确白天可直接转诊相关科室,夜间可联系相关医生进行逐级会诊,院内将制作绿色通道专用红牌,凭牌可优先完成检查、转诊;若患者拒绝住院,医护人员需在急诊病历中详细记录,做好随访指导,规避医疗风险。为提升应急处置效率,医院将在急诊区域配置眼梗急诊小药箱,配备降眼压等专用药物,无需开处方即可直接使用,每月定期更换保障药品有效期,覆盖视网膜中央动脉阻塞与急性青光眼两类患者,最大限度压缩用药准备时间。同时,两位医生表示,后续绿色通道流程、转诊机制若存在实操问题,医护人员可随时反馈,将根据临床需求持续优化调整。
此次培训内容紧贴临床实操,兼具专业性与实用性,不仅让参会人员系统掌握了两大急性眼科急症的识别、诊断、应急处置及转诊规范,更统一了诊疗思路,明确了院内急性眼病绿色通道的建设细节与执行标准。
下一步,温医大眼视光将以此次培训为契机,持续完善急性眼病救治绿色通道的各项配套措施,理顺科室联动、检查、转诊、治疗全流程,以更高效、更专业的医疗服务为群众眼健康保驾护航,最大限度降低急性眼科急症的致盲风险。